Gezondheid is niet alleen belangrijk voor ons welzijn maar het bepaalt ook voor een groot deel de kansen in en de kwaliteit van ons leven. Toch is een goede gezondheid niet gelijk verdeeld binnen de bevolking (zie informatie over gezondheidstoestand). Allerlei factoren kunnen hiervan de oorzaak zijn: leeftijd en genetische factoren, opleiding, maar ook de omstandigheden waarin mensen opgroeien, wonen, werken en leven, enz. Ongelijkheden in gezondheid kunnen niet volledig vermeden worden, al kunnen ze afgevlakt worden door een efficiënt en kwaliteitsvol zorgsysteem.
Sommige mensen maken meer gebruik van gezondheidsdiensten dan anderen, consulteren vaker een arts-specialist, gebruiken meer medicatie of hebben meer kinesitherapie, enz. Deze ongelijkheden zijn niet per definitie slecht of goed. De vraag is echter, ten eerste, waardoor deze ongelijkheden veroorzaakt worden en, ten tweede, of ze gerechtvaardigd zijn. Die vragen leggen het onderscheid bloot tussen gelijkheid/ongelijkheid enerzijds, en billijkheid/onbillijkheid anderzijds – of met andere woorden tussen wat wel of niet gerechtvaardigd is. Sommige mensen maken meer gebruik van de gezondheidszorg omdat ze chronische gezondheidsproblemen hebben. Maar anderen doen er net minder een beroep op, omdat ze onvoldoende financiële middelen hebben. Ongelijkheden in zorggebruik door een verschil in de gezondheidstoestand (en dus in de zorgnood) worden doorgaans beschouwd als wenselijk en rechtvaardig. Andere ongelijkheden, veroorzaakt door een verschil in socio-economische status (inkomen, opleidingsniveau, situatie op de arbeidsmarkt…) worden echter in onze maatschappij als een bron van onrechtvaardigheid gezien. Daarom bestaan er in de schoot van onze verplichte ziekteverzekering meerdere beschermingsmaatregelen die tot doel hebben om de financiële toegankelijkheid tot de zorg voor financieel zwakkere bevolkingsgroepen te verbeteren (zie de sectie over financiële toegankelijkheid).
Helder samengevat: we moeten een onderscheid maken tussen (on)gelijkheid en (on)billijkheid in de zorg. Gelijkheid betekent dat iedereen op exact dezelfde manier wordt behandeld. Billijkheid daarentegen betekent dat elkeen de zorg krijgt die overeenstemt met zijn/haar zorgnoden. Ongelijkheden zijn evenwel veel gemakkelijker te meten dan onbillijkheid.
Socio-economische ongelijkheden werden vastgesteld voor meerdere indicatoren bestudeerd in andere secties (bijvoorbeeld financiële toegankelijkheid, persoonsgerichte zorg, preventieve zorg, enz.). We kunnen daaruit besluiten dat mensen uit minder bevoorrechte groepen meer financiële moeilijkheden ondervinden in de toegang tot gezondheidszorg, minder geneigd zijn om deel te nemen aan kankerscreening, minder vaak naar de tandarts gaan, en meer geneesmiddelen innemen (antidepressiva, polyfarmacie).
Socio-economische onbillijkheden werden geëvalueerd voor een selectie van indicatoren over zorggebruik. Zorggebruik werd daarbij gecorrigeerd voor verschillen in zorgnoden (volgens de methodologie toegelicht in ons rapport over de billijkheid van de toegang, het gebruik en de financiering van de zorg, gepubliceerd in 2020). De volgende indicatoren komen aan bod in deze sectie:
- Contacten met het gezondheidszorgsysteem voor volwassenen (aantal contacten en minstens één contact): huisarts, specialist of spoeddienst (EQ-1), enkel huisarts (EQ-2), enkel specialist (EQ-3) en enkel spoeddienst (EQ-4);
- Contacten met het gezondheidszorgsysteem voor volwassenen (aantal contacten en minstens één contact): ziekenhuisopname (EQ-5);
- Contacten met het gezondheidszorgsysteem: contacten met tandarts (volwassenen) (EQ-6) en preventieve contacten met tandarts (volwassenen en kinderen) (EQ-7).
De onderstaande figuur geeft een overzicht van de resultaten voor de 7 indicatoren over zorggebruik die in deze sectie geanalyseerd worden. Ze toont of een bepaalde subgroep meer of minder zorg gebruikt dan te verwachten is, rekening houdend met verschillen in zorgnoden. Waarden rond nul (in het grijs) geven aan dat de zorgconsumptie in de subgroep vergelijkbaar is met die in de algemene bevolking. Positieve waarden (in het blauw) wijzen op een bovengemiddelde consumptie, negatieve waarden (in het oranje/rood) op een zorgconsumptie onder het gemiddelde.
Bron: eigen berekeningen op basis van data van de EU-SILC (Statbel) / IMA / RIZIV
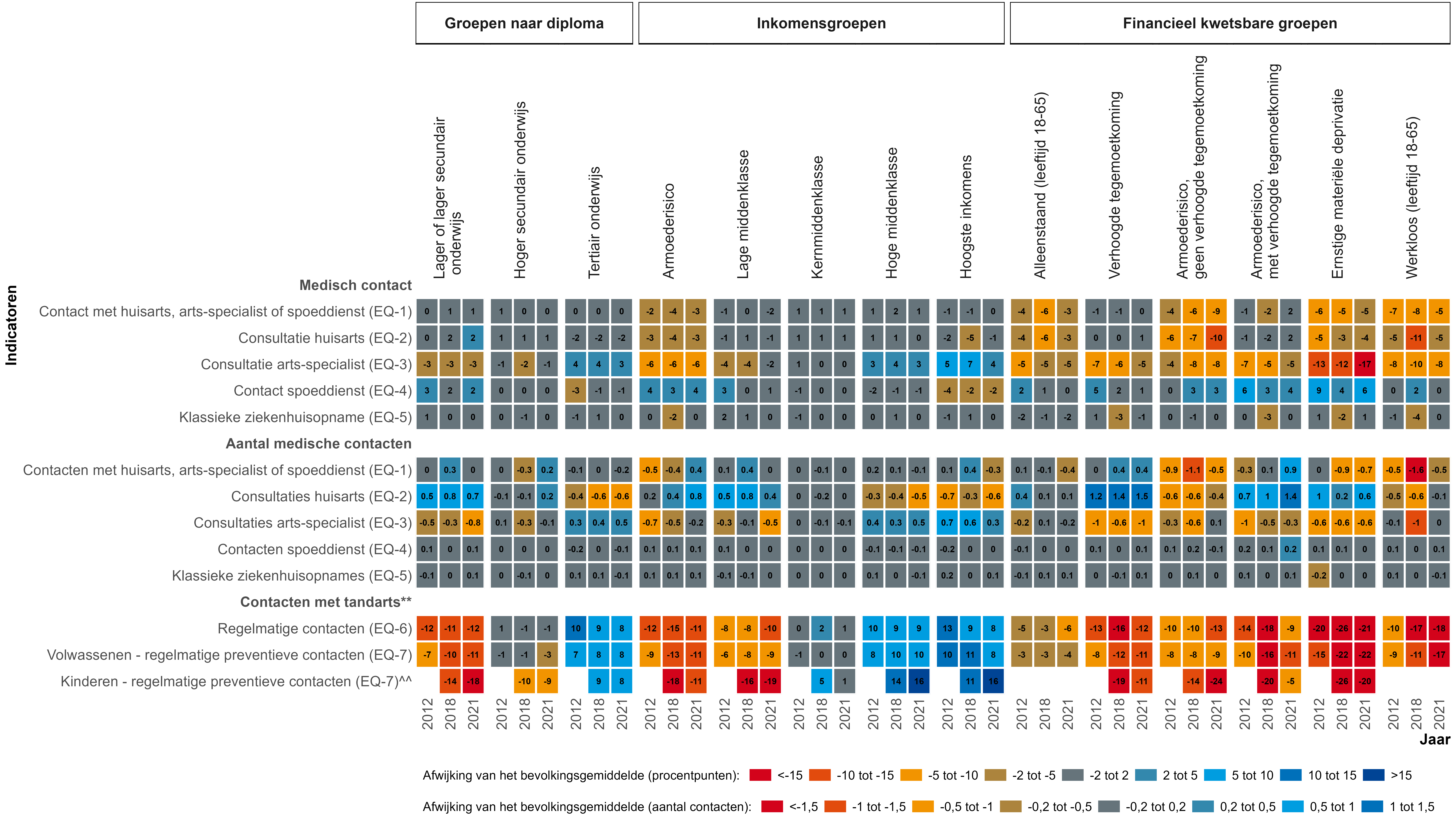
Note: ** Voor tandzorg is de correctie voor zorgnood beperkt tot leeftijd en geslacht; ^^ Voor kinderen zijn de groepen op basis van diploma gebaseerd op het behaalde diploma van de ouders
Contacten met het gezondheidszorgsysteem gedurende de 12 afgelopen maanden (populatie 18 jaar en ouder) (EQ-1, EQ-2, EQ-3, EQ-4)
Deze reeks indicatoren analyseert de kans op minstens één contact met het gezondheidszorgsysteem in de afgelopen 12 maanden, evenals het aantal contacten (indien er waren). We bestudeerden enerzijds een samengestelde indicator voor drie zorgverstrekkers (huisarts, arts-specialist, spoeddienst) en anderzijds afzonderlijke indicatoren voor elke zorgverstrekker apart. Het zorggebruik wordt geëvalueerd voor een aantal subgroepen in de bevolking (gedefinieerd volgens inkomensniveau, onderwijsniveau, situatie op de arbeidsmarkt, recht op verhoogde tegemoetkoming, enz.).
Het is interessant om contacten voor de drie soorten zorgverstrekkers samen te bestuderen. Ten eerste omdat het een goede zaak is om op regelmatige basis contacten te hebben met het gezondheidszorgsysteem, ongeacht de setting. Ten tweede omdat er een mate van overlap bestaat tussen de zorg verstrekt in de verschillende settings, ook al beogen ze elk een ander doel, met de huisartsen als eerstelijnszorgverleners en arts-specialisten en spoeddiensten op de tweede lijn.
Of patiënten met een medisch probleem voor de ene of de andere zorgverstrekker kiezen, hangt uiteraard af van een aantal medische factoren, zoals de aard, de ernst en de urgentiegraad, maar ook van financiële en praktische overwegingen. Een raadpleging bij een specialist is duurder dan bij een huisarts, met officiële remgelden die twee tot drie keer hoger liggen, en meer kans om supplementen te moeten betalen (zie indicator A-8 in de sectie over financiële toegankelijkheid). Bij een arts-specialist is de kans ook groter dat patiënten het honorarium moeten voorschieten (en nadien een terugbetaling krijgen via het ziekenfonds): alle artsen hebben dan wel de mogelijkheid om bij hun patiënten de derdebetalersregeling toe te passen, maar enkel huisartsen moeten dat verplicht doen bij patiënten met recht op de verhoogde tegemoetkoming. Een bezoek aan de spoeddienst wordt meestal pas later gefactureerd, maar kan duurder uitvallen als de patiënt niet expliciet werd doorverwezen naar de spoed.
Verder duurt het soms dagen, weken of zelfs maanden voor je een afspraak kan krijgen bij een specialist, terwijl de huisarts veel sneller, vaak zelfs de dag zelf nog, beschikbaar is. Op een spoeddienst kan je 24/7 en zonder afspraak binnenlopen, wat deze optie zeer toegankelijk maakt voor mensen die – al dan niet terecht – van mening zijn dat hun probleem niet kan wachten.
Tot op zekere hoogte kunnen deze drie zorgverstrekkers elkaar dus (deels) vervangen, en het geprefereerde contactpunt van een bepaalde subgroep kan een licht werpen op onbillijkheid in de toegang tot de medisch meest gepaste zorgverstrekker. Het kan ook wijzen op onbillijkheden in de tijdige toegang tot zorg: als een bepaalde bevolkingsgroep relatief vaker een beroep doet op de spoeddienst, is dat mogelijk doordat een gezondheidsprobleem in die mate verergerd is, bijvoorbeeld door uitstel van zorg omwille van financiële redenen of wachttijden, dat het een onmiddellijke tussenkomst vergt.
Resultaten
Contacten met het gezondheidszorgsysteem (huisarts, specialist of spoed) (EQ-1)
- De grote meerderheid van de volwassen bevolking (meer dan 90%, en zelfs meer dan 95% in groepen met een hogere zorgnood) had minstens één contact met een huisarts, specialist of spoeddienst in de afgelopen 12 maanden. In 2021 consulteerde zo’n 89% een huisarts, 66% een specialist, 15% een spoeddienst, en 93% van de bevolking deed op minstens een van deze drie een beroep.
- Na correctie van zorggebruik voor verschillen in zorgnood, blijkt dat mensen die geconfronteerd worden met ernstige materiële deprivatie, mensen met een risico op armoede, werklozen of professioneel inactieven, en alleenstaanden tussen 18 en 65 jaar minder vaak minstens één contact hadden met het gezondheidszorgsysteem.
- Bij de mensen die minstens één contact hadden met een huisarts, specialist of spoeddienst in de afgelopen 12 maanden, nam het gemiddelde aantal contacten toe van 9,2 in 2012 naar 9,9 in 2021. Het aantal contacten was sterk geassocieerd met de gezondheidstoestand en, in mindere mate, met de financiële situatie.
- Na correctie van zorggebruik voor verschillen in zorgnood, blijkt dat mensen die werkloos waren, een handicap hadden, te kampen hadden met ernstige materiële deprivatie of die het risico liepen op armoede maar geen recht hadden op de verhoogde tegemoetkoming, minder contacten hadden met het gezondheidszorgsysteem dan andere groepen.
- Het recht op de verhoogde tegemoetkoming verbeterde de toegang tot zorg. In tegenstelling tot andere financieel kwetsbare groepen, bleken mensen met een recht op verhoogde tegemoetkoming niet te maken te krijgen met onbillijkheid in zorggebruik (zowel wat betreft de kans op minstens één contact als in aantal contacten), zelfs indien ze een armoederisico hadden.
Link naar de technische fiche en de gedetailleerde resultaten
Contacten met het gezondheidszorgsysteem (huisarts) (EQ-2)
- In 2021 consulteerde zo’n 89% van de bevolking een huisarts gedurende het afgelopen jaar (meer dan 93% in subgroepen met een hogere zorgnood). We zien een opwaartse trend doorheen de tijd, behalve voor personen met een armoederisico maar zonder recht op de verhoogde tegemoetkoming.
- Na correctie van zorggebruik voor verschillen in zorgnood, blijkt dat mensen die geconfronteerd worden met ernstige materiële deprivatie, mensen met een risico op armoede, werklozen of professioneel inactieven, mensen in de hoogste inkomensklassen en alleenstaanden tussen 18 en 65 jaar minder vaak een contact hadden met een huisarts in het afgelopen jaar.
- Recht hebben op de verhoogde tegemoetkoming is niet geassocieerd met onbillijkheid in de toegang tot een huisarts, zelfs voor mensen met een armoederisico. Dat suggereert een verbeterde toegankelijkheid voor deze groep, die niet geldt voor andere financieel kwetsbare groepen.
- Bij de mensen die minstens één contact hadden met een huisarts nam het gemiddelde aantal huisartsencontacten per jaar toe van 6,2 in 2012 naar 6,5 in 2021. Het aantal huisartsencontacten is sterk geassocieerd met de gezondheidstoestand en, in mindere mate, met de financiële situatie.
- Na correctie van zorggebruik voor verschillen in zorgnood, blijkt dat mensen die werkloos zijn, die armoederisico hebben maar zonder recht op de verhoogde tegemoetkoming, die hoogopgeleid zijn of een hoog inkomen hebben, minder contacten hebben met de huisarts. Mensen met een lager opleidingsniveau, rechthebbenden op de verhoogde tegemoetkoming en 80-plussers hebben dan weer meer contacten met een huisarts.
- Bepaalde kwetsbare groepen hadden minder vaak minstens één contact met een huisarts, maar hebben daarentegen meer opvolgcontacten eens een eerste contact heeft plaatsgevonden. Dat kan wijzen op een goede toegankelijkheid van de huisartsenzorg, maar het kan ook betekenen dat deze mensen drempels ondervinden in de toegang tot een specialist en zich daarom eerder wenden tot de meer betaalbare huisartsenzorg.
Link naar de technische fiche en de gedetailleerde resultaten
Contacten met het gezondheidszorgsysteem (specialist) (EQ-3)
- In 2021 consulteerde 66% van de bevolking een specialist in het afgelopen jaar (zo’n 80% in subgroepen met een hogere zorgnood). We zien een opwaartse trend doorheen de tijd voor de meeste subgroepen, behalve voor mensen die geconfronteerd worden met ernstige materiële deprivatie, mensen met een armoederisico maar die geen recht hebben op de verhoogde tegemoetkoming en zelfstandigen.
- Na correctie van zorggebruik voor verschillen in zorgnood, blijkt dat de kans op een contact met een specialist systematisch toeneemt met het inkomen en het onderwijsniveau. Onbillijkheden werden vastgesteld voor werklozen, mensen met ernstige materiële deprivatie of met een armoederisico. De kans op een contact met een specialist was eveneens kleiner voor rechthebbenden op de verhoogde tegemoetkoming, wat betekent dat voor deze groep de toegang tot specialistische zorg minder billijk verdeeld is dan de toegang tot huisartsenzorg.
- Bij de mensen die minstens één contact hadden met een specialist, nam het gemiddelde aantal contacten per jaar toe van 4,3 in 2012 naar 4,7 in 2021. Er was weinig variabiliteit in het jaarlijkse aantal contacten in functie van inkomen, onderwijsniveau of financiële kwetsbaarheid; als we kijken naar de gezondheidstoestand, stellen we grotere verschillen vast.
- Na correctie van zorggebruik voor verschillen in zorgnood, blijkt dat het aantal contacten met een specialist toeneemt met het onderwijsniveau en met het inkomen. Omgekeerd hebben bijna alle financieel kwetsbare subgroepen gemiddeld minder consultaties met een specialist dan we zouden verwachten op basis van hun gezondheidstoestand.
Link naar de technische fiche en de gedetailleerde resultaten
Contacten met het gezondheidszorgsysteem (spoeddienst) (EQ-4)
- Slechts een beperkt deel van de bevolking (15%) had één of meerdere contacten met een spoeddienst in het afgelopen jaar. Een lager onderwijsniveau, lager inkomen en een slechte zelf-gerapporteerde gezondheid waren geassocieerd met een grotere kans op één of meerdere contacten met een spoeddienst in het afgelopen jaar.
- Voor mensen die minstens één keer naar de spoed gingen, lag het gemiddelde aantal contacten per jaar rond 1,3-1,4; zo’n 75% van hen had maar één contact, 15% had er twee.
- Na correctie van zorggebruik voor verschillen in zorgnood, blijkt dat een lager inkomen en een lager opleidingsniveau nog steeds geassocieerd zijn met een hogere kans op minstens één contact met een spoeddienst gedurende het afgelopen jaar. In het bijzonder hadden rechthebbenden op de verhoogde tegemoetkoming en mensen in gezinnen met ernstige materiële deprivatie meer kans op minstens één contact met de spoed. Onbillijkheden in het aantal spoedcontacten waren beperkt.
Link naar de technische fiche en de gedetailleerde resultaten
Contacten met het gezondheidszorgsysteem: klassieke hospitalisatie (populatie 18 jaar en ouder) (EQ-5)
Resultaten
- Ongeveer 10% van de bevolking had in het afgelopen jaar een klassieke hospitalisatie (tussen 20% en 30% in groepen met een hogere zorgnood); dat percentage blijft stabiel doorheen de tijd.
- Voor mensen die in het afgelopen jaar minstens één keer in het ziekenhuis werden opgenomen, lag het gemiddelde aantal klassieke hospitalisaties rond 1,3-1,4 per jaar; zo’n 75% van hen werd één keer opgenomen, 15% twee keer.
- De hospitalisatiegraad in de laagste inkomens/onderwijsniveaus lag twee keer zo hoog als in de groep met de hoogste inkomens en opleiding. Na correctie van zorggebruik voor verschillen in zorgnood, was er evenwel geen sprake meer van substantiële onbillijkheden. Verschillen in het aantal ziekenhuisopnames na correctie waren beperkt. Dat suggereert dat verschillen in klassieke hospitalisaties grotendeels gelinkt zijn aan verschillen in zorgnoden, wat een positieve vaststelling is.
Link naar de technische fiche en de gedetailleerde resultaten
Contacten met het gezondheidszorgsysteem: tandartsen (EQ-6, EQ-7)
Regelmatige (preventieve) tandzorg is aanbevolen voor iedereen, ongeacht de gezondheidstoestand. Aangezien deze contacten meestal niet gelinkt zijn aan een acuut of dringend gezondheidsprobleem, dreigen ze evenwel vaker uitgesteld te worden uit financiële overwegingen of doordat de meerwaarde van preventie onvoldoende wordt gecapteerd. Contacten met een tandarts zijn dan ook een interessante indicator van mogelijke onbillijkheden gebaseerd op factoren zoals inkomen, maar ook het opleidingsniveau.
Resultaten
Regelmatige contacten met een tandarts (populatie 18 jaar en ouder) (EQ-6)
- Slechts de helft van de Belgische bevolking had regelmatige contacten met een tandarts in de afgelopen drie jaar.
- Na correctie van zorggebruik voor leeftijd en geslacht (er zijn geen specifieke variabelen beschikbaar om te corrigeren voor de nood aan tandzorg), blijkt dat de kans op regelmatige contacten met een tandarts sterk toeneemt met het inkomen en het onderwijsniveau. Onbillijkheden (een lagere contactgraad dus) werden vastgesteld voor alle kwetsbare subgroepen en in het bijzonder voor personen die geconfronteerd worden met ernstige materiële deprivatie. Ook bij mensen met recht op de verhoogde tegemoetkoming werd een lagere contactgraad geregistreerd.
Link naar de technische fiche en de gedetailleerde resultaten
Regelmatige preventieve contacten met een tandarts (populatie 18 jaar en ouder; populatie jonger dan 18 jaar) (EQ-7)
- Het percentage van de bevolking dat regelmatige preventieve tandzorg had in de afgelopen drie jaar, is in de loop van de jaren toegenomen, van een kwart van de bevolking in 2012 naar een derde sinds 2018.
- Na correctie van zorggebruik voor leeftijd en geslacht, neemt de kans op regelmatige contacten met een tandarts sterk toe met het inkomen en het opleidingsniveau. Onbillijkheden (een lagere contactgraad dus) werden vastgesteld voor alle kwetsbare subgroepen en in het bijzonder voor personen in gezinnen met ernstige materiële deprivatie. Ook bij mensen met recht op de verhoogde tegemoetkoming werd een lagere contactgraad geregistreerd.
- Bij kinderen is regelmatige preventieve tandzorg erg laag in de groep 3-4 jaar (6,7% in 2012 en 11,3% in 2021), en neemt toe bij kinderen van 5 tot 14 jaar (35,5% in 2012 en 44,5% in 2021) en adolescenten van 15 tot 17 jaar (30,9% in 2012 en 39,4% in 2021).
- Na correctie van zorggebruik voor leeftijd en geslacht, blijkt dat een hoger inkomen en onderwijsniveau van de ouders sterk geassocieerd is met een hogere contactgraad bij kinderen en tieners. Onbillijkheden (een lagere contactgraad dus) werden vastgesteld voor alle kwetsbare subgroepen en in het bijzonder voor kinderen in gezinnen met ernstige materiële deprivatie of met een armoederisico. Ook bij rechthebbenden op de verhoogde tegemoetkoming werd een lagere contactgraad geregistreerd. De onbillijkheden blijven vrij stabiel doorheen de tijd.
Link naar de technische fiche en de gedetailleerde resultaten




